Der warme Tod
Die Auseinandersetzung mit dem irreversiblen Hirnfunktionsausfall – bekannter als „Hirntod“ – betrifft nicht nur die Definition des Todes – sie reflektiert auch unser Menschenbild.
Wissenschaftliche Betreuung: Prof. Dr. Stephan Brandt
Veröffentlicht: 19.01.2017
Niveau: mittel
- Für den Tod gab es klassischerweise sichere, sinnlich wahrnehmbare Zeichen, z. B. die Leichenstarre.
- Dank intensivmedizinischer Methoden können inzwischen jedoch selbst, wenn das gesamte Gehirn dauerhaft versagt, Körperfunktionen wie Atmung und Blutkreislauf aufrechterhalten werden.
- Der irreversible Ausfall aller Hirnfunktionen – auch Hirntod genannt – gilt nach den Richtlinien der Bundesärztekammer als sicheres Todeszeichen.
- Bevor ein intensivmedizinisch behandelter Mensch für tot erklärt wird, muss der Hirntod in einem mehrstufigen Verfahren diagnostiziert worden sein.
- Der Hirntod wird nicht von allen als sicheres Todeszeichen akzeptiert. Kritiker halten den beatmeten, noch warmen Körper mit Herzschlag nicht für eine Leiche, sondern für einen noch Lebenden in der finalen Sterbephase.
- Ob das Leben einer Person mit dem Hirntod endet, kann nicht medizinisch oder naturwissenschaftlich eindeutig beantwortet werden, sondern ist letztlich eine Frage der persönlichen Interpretation.
„Das Fortbestehen einer Schwangerschaft widerspricht nicht dem eingetretenen irreversiblen Hirnfunktionsausfall der Mutter. Eine Schwangerschaft wird endokrinologisch von der Plazenta aufrechterhalten.“ Was so in der Hirntod-Richtlinie der Bundesärztekammer steht, sorgt in den seltenen Fällen, in denen eine solche Situation eintritt, oft für Schlagzeilen. Wenn eine Schwangere den Hirntod erleidet, kann ihr Körper mit intensivmedizinischer Unterstützung mitunter lange genug so funktionsfähig gehalten werden, dass der Fetus sich bis zur Geburtsreife weiterentwickelt.
Eine Untersuchung der Jahre 1982 bis 2010 ergab 30 Fälle, in denen dies versucht wurde. Nur 12 von ihnen führten zur Geburt eines überlebenden Kindes, in allen Fällen per Kaiserschnitt. Die bislang längste Schwangerschaft nach Hirntod führte im Juni 2016 15 Wochen nach Diagnose der Mutter zur Geburt eines gesunden Jungen.
Zwischen normalem Bewusstsein und dem irreversiblen Ausfall aller Hirnfunktion liegt ein breites Spektrum an Zuständen, bei denen es nicht immer einfach ist herauszufinden, was sich im Gehirn tut:
Wachsein – Der Mensch ist wach und sich dessen bewusst. Mehr dazu hier.
Schlaf - Schlafende Menschen durchlaufen verschiedene Phasen mit messbar unterschiedlicher Hirnaktivität. Sie sind nicht bewusstlos, sondern träumen – ob mit oder ohne Pausen ist noch offen. In den meisten Träumen sind wir uns weder bewusst, dass wir träumen, noch geben wir unsere Traumhandlungen als Befehle an den Körper weiter. Es gibt jedoch Ausnahmen von beiden Regeln. Mehr dazu hier.
Bewusstseinsstörung – Je nachdem, in welchen Regionen und wodurch das Gehirn betroffen ist, kann das Bewusstsein vielfältig beeinträchtigt werden. Das Spektrum reicht von kurzfristiger Bewusstlosigkeit, z. B. aufgrund einer Narkose oder einem Ohnmachtsanfall, über dauerhafte teilweise Bewusstseinseinschränkungen bis hin zum Koma. Mithilfe der Glasgow Coma Scale messen Mediziner den Grad der Beeinträchtigung, indem sie prüfen, ob und unter welchen Umständen Betroffene die Augen öffnen, verbal kommunizieren und motorisch reagieren können.
Wachkoma - Als Wachkoma wird klassischerweise ein Zustand bezeichnet, bei dem es zum funktionellen Ausfall von weiten Teilen der Großhirnrinde kommt, während Funktionen von Zwischenhirn, Hirnstamm und Rückenmark weitgehend erhalten bleiben. Dadurch durchlaufen die Betroffenen zwar möglicherweise Schlaf- und Wachphasen und können viele Lebensfunktionen wie Atmung und Verdauung aufrechterhalten, reagieren jedoch nicht oder nur stark eingeschränkt auf ihre Umwelt. Manche Wachkomapatienten sind jedoch teilweise oder sogar überwiegend bei Bewusstsein. Mehr dazu hier.
Hirntod – Hier erlöschen neben dem Bewusstsein und allem Empfinden auch alle Hirnstammreflexe und schlussendlich jede Gehirnfunktion – bis hin zum Tod der Zellen.
Auge
Augapfel/Bulbus oculi/eye bulb
Das Auge ist das Sinnesorgan zur Wahrnehmung von Lichtreizen – von elektromagnetischer Strahlung eines bestimmten Frequenzbereiches. Das für den Menschen sichtbare Licht liegt im Bereich zwischen 380 und 780 Nanometer.
Hirnstamm
Hirnstamm/Truncus cerebri/brainstem
Der „Stamm“ des Gehirns, an dem alle anderen Gehirnstrukturen sozusagen „aufgehängt“ sind. Er umfasst – von unten nach oben – die Medulla oblongata, die Pons und das Mesencephalon. Nach unten geht er in das Rückenmark über.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Empfohlene Artikel
Der Tod, der deines Odems Balsam sog, hat über deine Schönheit nichts vermocht. Noch bist du nicht besiegt: der Schönheit Fahne, weht purpurn noch auf Lipp' und Wange dir; hier pflanzte nicht der Tod sein bleiches Banner. William Shakespeare, Romeo und Julia
Still, kalt und starr war der Tod; seine Zeichen konnten wir spüren. Mit dem letzten Atemzug, dem letzten Herzschlag und dem Fliehen der letzten Körperwärme ging das Leben in der Regel zweifelsfrei zu Ende – von berühmten Ausnahmen wie Shakespeares scheintoter Julia einmal abgesehen. Doch auf solch sinnliche Erfahrbarkeit ist nicht mehr länger Verlass – der medizinische Fortschritt scheint die Grenze zwischen Leben und Tod zu verwischen. Selbst wenn überlebenswichtige Organe ausfallen, können intensivmedizinische Maschinen und Medikamente Körperfunktionen von Personen erhalten, die vorübergehend oder dauerhaft nicht mehr aus eigener Kraft zu atmen oder Blut durch ihren Körper zu pumpen vermögen.
Wann tritt der Tod ein?
Kann ein Mensch tot sein, wenn Atem, Herzschlag und viele andere Körperfunktionen dank Maschinen erhalten bleiben? Und wenn ja, woran merkt man dann, dass er tot ist? Die Bundesärztekammer beantwortet dies in ihrer zuletzt 2015 aktualisierten „Richtlinie zur Feststellung des irreversiblen Hirnfunktionsausfalls“ wie folgt: „Mit der Feststellung des endgültigen, nicht behebbaren Ausfalls der Gesamtfunktion des Großhirns, des Kleinhirns und des Hirnstamms (irreversibler Hirnfunktionsausfall) ist naturwissenschaftlich-medizinisch der Tod des Menschen festgestellt.“ Der umgangssprachlich auch als „Hirntod“ bezeichnete unumkehrbare Ausfall aller Gehirnfunktionen gilt nach dieser Richtlinie als sicheres Todeszeichen, genau wie sinnlich wahrnehmbare Faktoren wie Leichenblässe, Totenkälte, Totenflecke und Totenstarre. Das so genannte „Hirntodkonzept“, nach dem mit dem irreversiblen Hirnfunktionsausfall der Tod des Menschen eintritt, auch wenn andere Körperfunktionen noch intensivmedizinisch aufrecht erhalten werden, wurde vornehmlich in den 1950ern und 1960er Jahren entwickelt, unter anderem, um eine pragmatische Zäsur für den Zeitpunkt der Entnahme von Spenderorganen zu definieren.
Das Hirntodkonzept beruht auf der in zweierlei Hinsicht besonderen Bedeutung des Gehirns. Es ist nicht nur Sitz des Bewusstseins, sondern steuert – vor allem über das Stammhirn – als Schaltzentrale auch die wichtigsten Vitalfunktionen des Organismus wie Atmung, Kreislauf und Hormonhaushalt. Während der Mensch den Verlust erstaunlicher großer Teile des Gehirns mitunter verschmerzen kann, bedeutet ein Totalausfall, dass dauerhaft kein Erleben und Empfinden mehr möglich ist und auch der Rest des Körpers nicht mehr lange funktionieren kann. Zu einem solchen Totalausfall kann es zum Beispiel kommen, wenn es nach einer Kopfverletzung oder Hirnblutung zu Schwellungen im Gehirn kommt, die den Druck im Schädelinneren ansteigen lassen. Die Durchblutung des Gehirns ist nicht mehr möglich und die Zellen im gesamten Gehirn sterben schließlich ab.
Ein Problem der intensivmedizischen Möglichkeiten
Der Gedanke, dass mit dem irreversiblen Ausfall des Gehirns auch das Leben der betroffenen Person vorbei ist, ist schwer zu begreifen – Hirntote wirken nicht wie Leichen. Lebt der Betroffene vielleicht doch noch und befindet sich nur in der finalen Phase seines Sterbens, die erst nach Abschalten der Maschinen ein Ende findet, wenn auch die letzten Körperfunktionen erlöschen? Und selbst wenn man den Hirntod als Tod des Menschen akzeptiert – wie sicher ist dieses für Laien nicht fühl- und sichtbare Todeszeichen? Kann ein für hirntot erklärter Patient sich nicht doch wieder erholen und aufwachen wie Romeos Julia?
Solche Fragen bewegen Menschen nicht zuletzt deshalb, weil die Intensivmedizin es auch ermöglicht, Gewebe und Organe von einer Person in den Körper einer anderen zu verpflanzen. Bei der Entscheidung über die eigene Bereitschaft zur Organspende können Fragen zum Hirntod eine Rolle spielen. „Ich habe furchtbare Angst davor, von einem dazu befugten Menschen versehentlich irrtümlich für tot erklärt zu werden und die Entnahme meiner Organe zu spüren und bewusst mitzuerleben“, schreibt etwa Peggy Winkelmann auf einer Webseite der Bundeszentrale für gesundheitliche Aufklärung (BzgA), auf der Menschen ihre Argumente für oder gegen eine Organspende notieren können.
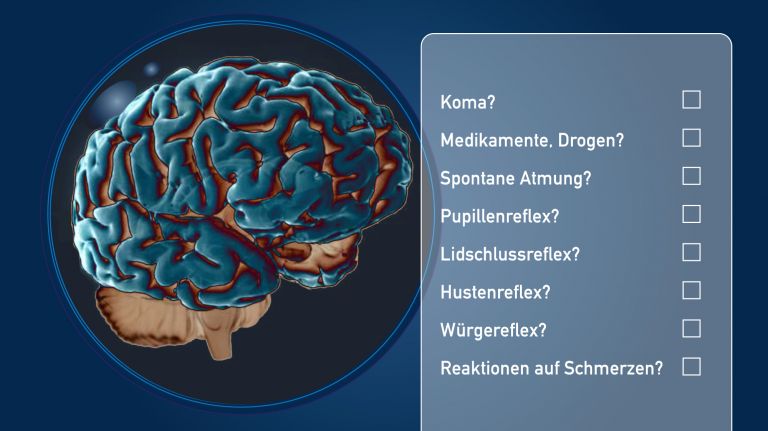
Nach dem deutschen Transplantationsgesetz dürfen überlebenswichtige Organe jedoch nur Verstorbenen entnommen werden, deren Tod und deren irreversibler Hirnfunktionsausfall nach Regeln, „die dem Stand der Erkenntnisse der medizinischen Wissenschaft entsprechen,“ festgestellt wurden. Das Gesetz sowie die regelmäßig weiter entwickelten Richtlinien der Bundesärztekammer legen diese Regeln genau fest. Demnach muss der Hirntod von mindestens zwei dafür qualifizierten Ärzten diagnostiziert werden, die den Patienten unabhängig voneinander untersucht haben und die im Fall einer späteren Spende weder an der Entnahme noch an der Übertragung der Organe oder Gewebe des Spenders beteiligt sind. Die Diagnostik muss in drei Stufen erst eine akute, schwere Hirnschädigung nachweisen und andere Ursachen für die Ausfallsymptome ausschließen, dann mit klinischen Untersuchungen sicherstellen, dass keine Gehirnfunktionen verbleiben und schließlich mit weiteren Verfahren belegen, dass eine Erholung der Hirnfunktion ausgeschlossen ist (siehe auch Verunsicherung an der Grenze von Leben und Tod).
Medizinisch besteht Einigkeit, dass nach einem korrekt diagnostizierten irreversiblen Hirnfunktionsausfall kein Bewusstsein, kein Empfinden und auch keine Erholung mehr möglich sind. Dass ein Mensch als Organspender auf dem Operationstisch landen könnte, obwohl noch eine Genesung möglich sein sollte oder gar miterlebt, wie die eigenen Organe entnommen werden, halten Experten nach korrekter Durchführung der Diagnostik für ausgeschlossen. Fehler bei der Hirntoddiagnostik lassen sich zwar selbst bei großer Sorgfalt nicht immer völlig ausschließen, sie blieben bislang jedoch selten und auf Einzelpunkte im Diagnostikverfahren beschränkt. In keinem dokumentierten Fall kam es dazu, dass ein für hirntot erklärter Mensch noch einmal aufgewacht wäre oder sich sein Gehirn auch nur teilweise erholt hätte.
Rechtlich und medizinisch-praktisch herrscht also Klarheit, dass mit dem irreversiblen Hirnfunktionsausfall der Tod des Menschen eingetreten ist. Ungeachtet dessen gibt es jedoch mitunter weltanschauliche Zweifel daran, ob der Hirntod den Tod des Menschen insgesamt bedeutet. Das deutsche Transplantationsgesetz und die Richtlinie der Bundesärztekammer schaffen zwar Rechtssicherheit, wenn z. B. Ärzte in intensivmedizinischen Situationen den Tod feststellen müssen. Für den Einzelnen, der sich mit dem Thema Hirntod und Organspende befasst, reicht dies aber mitunter auf der persönlichen Ebene nicht aus. Die Frage nach dem Verständnis von Tod bedarf „anthropologischer Interpretationen, in die die Expertise von Philosophie, Theologie, Rechtswissenschaft und Medizin einfließen und die zugleich lebensweltlich plausibel sein sollten“, konstatiert der Deutsche Ethikrat in seiner 2015 erschienenen Stellungnahme zum Thema „Hirntod und Entscheidung zur Organspende“.
Entscheidend: Die zentrale Koordination
Im Ergebnis dieser Erörterungen erkannte eine Mehrheit von 18 der 26 damaligen Mitglieder den Hirntod als sicheres Todeszeichen an. Sie begründeten dies damit, „dass die einzelnen Organe des menschlichen Körpers erst durch die Tätigkeit des Gehirns als zentraler Koordinationsstelle zur integrierten Einheit und Ganzheit eines Organismus zusammenfinden. Der Tod des Menschen tritt ein, wenn das integrative Prinzip, das die Einheit des Organismus gewährleistet, seine Funktionen für den Organismus nicht mehr erfüllen kann und dessen Teile sich aufzulösen beginnen.“ Eine Minderheit von sieben Mitgliedern hingegen hielt den Hirntod „angesichts der auch dann noch bei intensivmedizinischer Behandlung möglichen komplexen biologischen Leistungen nicht für so erheblich, dass damit schon die Schwelle überschritten wird, jenseits derer der Körper als desintegriert und damit tot zu betrachten ist.“
Der Deutsche Ethikrat bezieht sich unter anderem auf Fälle, in denen Patienten nach diagnostiziertem Hirntod intensivmedizinisch unterstützt über Wochen, Monate oder sogar Jahre hinweg teilweise komplexe Körperfunktionen erhalten blieben, für die es eine integrierte Interaktion verschiedener Organsysteme untereinander oder im Austausch mit der Umwelt braucht. Bei nicht allen dieser Fälle ist zwar klar, ob sie auch nach den strengen aktuellen deutschen Kriterien als irreversibler Hirnfunktionsausfall diagnostiziert worden wären. Dennoch bestreitet niemand, dass auch nach korrekt diagnostiziertem Hirntod bei entsprechender intensivmedizinischer Behandlung etliche Vorgänge im Körper längerfristig weiterlaufen können. Dazu gehören etwa physiologische Funktionen, die auf die Interaktion von Leber, Nieren, Herz-Kreislauf- und Hormonsystem angewiesen sind, der Erhalt der Energiebalance und Entgiftung, Wundheilung und Immunreaktionen, Wachstum und sexuelle Reifung eines Kindes sowie die Fortführung von Schwangerschaften (siehe Kasten).
Inwieweit man einen Mensch, dem allein durch Apparate gestützt solche Funktionen verbleiben,, während mit dem Gehirn auch die Aussicht auf die „Wiederbelebung“ allen Erlebens und der Persönlichkeit zugrunde gegangen ist, als gerade noch lebendigen Sterbenden betrachtet oder schon als Leiche, hängt davon ab, welche Argumente zur Bewertung dieser Funktionen jeder Einzelne für sich überzeugend findet.
z um Weiterlesen:
- Richtlinie gemäß § 16 Abs. 1 S. 1 Nr. 1 TPG für die Regeln zur Feststellung des Todes nach § 3 Abs. 1 S. 1 Nr. 2 TPG und die Verfahrensregeln zur Feststellung des endgültigen, nicht behebbaren Ausfalls der Gesamtfunktion des Großhirns, des Kleinhirns und des Hirnstamms nach § 3 Abs. 2 Nr. 2 TPG, Vierte Fortschreibung [PDF](Dtsch Ärztebl | 30. März 2015 | DOI: 10.3238/arztebl.2015.rl_hirnfunktionsausfall_01)
- Shewmon, A. D. (2001): The brain and somatic integration: insights into the standard biological rationale for equating „brain death“ with death. Journal of Medicine and Philosophy, 26 (5), 457–478. (https://www.ncbi.nlm.nih.gov/pubmed/11588655)
- Deutscher Ethikrat (2015): Hirntod und Entscheidung zur Organspende. Stellungnahme. ISBn 978-3-941957-67-1 (PDF) (http://www.ethikrat.org/dateien/pdf/stellungnahme-hirntod-und-entscheidung-zur-organspende.pdf)
- Moschella, M: Brain death and human organismal integration: a symposium on the definition of death. The Journal of Medicine & Philosophy. Volume 41, Issue 3. Juni 2016 http://jmp.oxfordjournals.org/content/41/3.toc
Cerebellum
Kleinhirn/Cerebellum/cerebellum
Das Cerebellum (Kleinhirn) ist ein wichtiger Teil des Gehirns, an der Hinterseite des Hirnstamms und unterhalb des Okzipitallappens gelegen. Es besteht aus zwei Kleinhirnhemisphären, die vom Kleinhirncortex (Kleinhirnrinde) bedeckt werden und spielt unter anderem eine wichtige Rolle bei automatisierten motorischen Prozessen.